5 de agosto de 2025 . Blog
Distúrbios do equilíbrio e vertigens: o que você precisa saber
Por Dr. Fausto Nakandakari
Otorrinolaringologista | CRM-SP 129706 | RQE 37660
Especialista em Distúrbios do Equilíbrio e da Voz
Conheça a formação e a atuação clínica do Dr. Fausto
Atualizado em março de 2026
Sentir o chão girar ou ter a impressão de que o ambiente se move ao seu redor é uma experiência desconcertante. Essa sensação, conhecida como vertigem, é um tipo de tontura caracterizada por um movimento ilusório. Os episódios podem durar segundos ou horas, desaparecendo muitas vezes sem maiores consequências. Contudo, quando a vertigem é persistente ou acompanhada de outros sintomas, é fundamental buscar atenção especializada.
“No meu consultório, a queixa de tontura é uma das mais frequentes — e também uma das que mais exige atenção diagnóstica. Não porque a maioria dos casos seja grave, mas porque os casos graves podem se esconder por trás de uma tontura aparentemente simples. Saber diferenciar é o que determina se o paciente vai para casa com uma manobra ou direto para o pronto-socorro.”, Dr. Fausto Nakandakari.
Nosso equilíbrio é mantido por um sistema integrado que combina informações visuais, proprioceptivas (dos músculos e articulações) e vestibulares (do ouvido interno). O sistema vestibular, localizado no labirinto do ouvido interno, é composto por canais semicirculares e estruturas sensoriais que captam o movimento e a posição da cabeça. Esses sinais seguem para o cérebro através do nervo vestibular, onde são processados em tempo real. Qualquer falha nesse circuito pode resultar em vertigem.
Nem toda tontura é vertigem — e essa distinção é clinicamente crucial. A vertigem se caracteriza pela sensação de rotação do ambiente ou do próprio corpo, geralmente causada por alterações no sistema vestibular. Já a tontura é um termo mais amplo que engloba sensações como instabilidade, leveza na cabeça, sensação de desmaio iminente e desequilíbrio.
Vertigens centrais — resultam de lesões no tronco encefálico ou no cerebelo, como AVC ou esclerose múltipla. Podem ser persistentes e associadas a sintomas neurológicos como diplopia, disfagia, disartria e ataxia. Requerem investigação urgente.
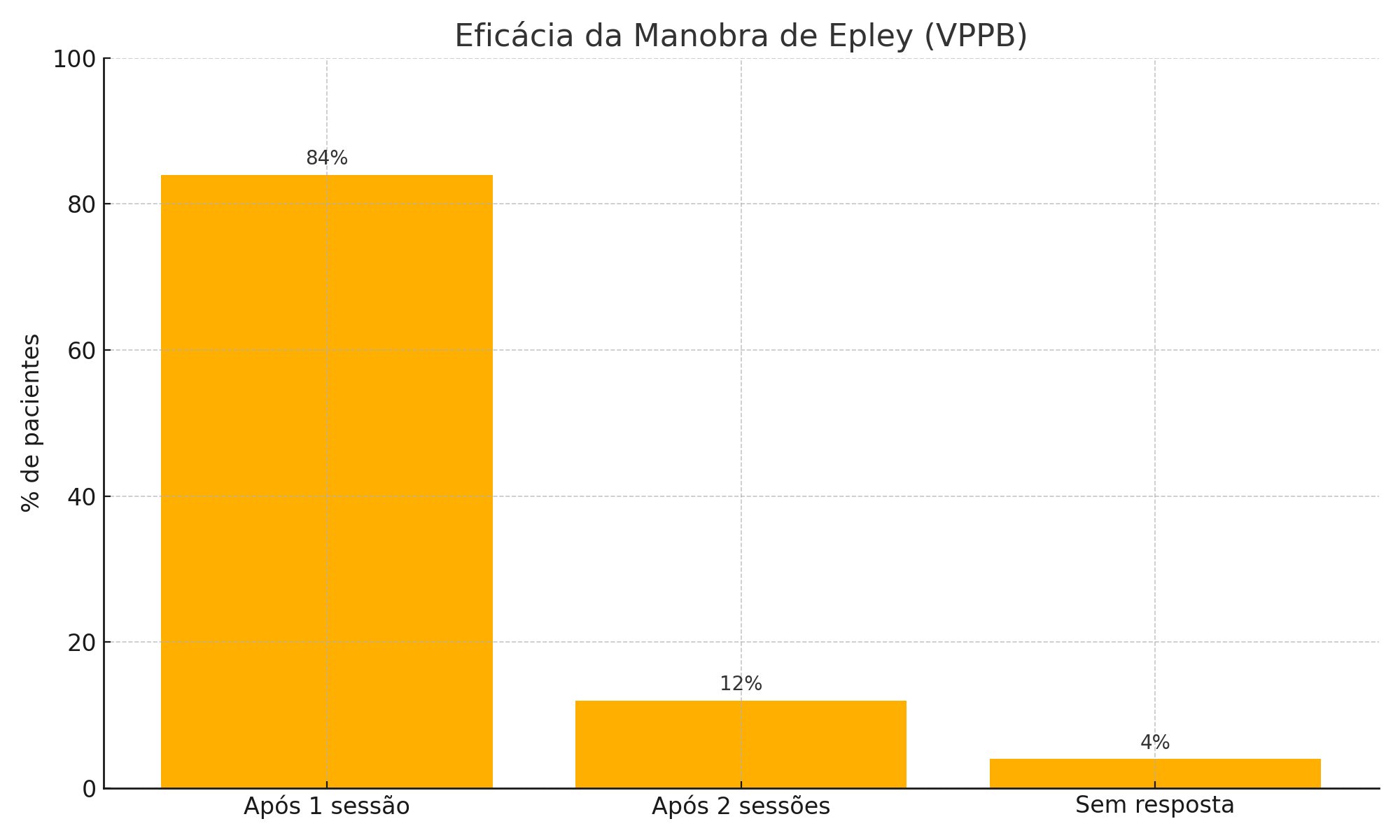
O sintoma característico é uma vertigem intensa, de curta duração (segundos), desencadeada por mudanças de posição da cabeça — como deitar, virar na cama ou olhar para cima. Não há perda auditiva associada. O diagnóstico é feito pela manobra de Dix-Hallpike, e o tratamento é a manobra de reposicionamento de Epley, com taxa de resolução superior a 80% em uma única sessão [1].
“O VPPB é, de longe, o diagnóstico mais frequente no meu consultório de equilíbrio. Quando o paciente entra descrevendo tontura intensa ao virar na cama, já começo a preparar mentalmente a manobra de Epley. Em muitos casos, o paciente sai da consulta sem tontura — é uma das situações mais gratificantes da medicina que pratico.”, Dr. Fausto Nakandakari.
O início é abrupto — o paciente frequentemente acorda com vertigem intensa, náuseas e dificuldade para se locomover. O quadro agudo dura de 1 a 3 dias, com melhora progressiva nas semanas seguintes. O tratamento inclui corticosteroides na fase aguda e reabilitação vestibular para acelerar a compensação central.
É uma condição crônica e incapacitante em alguns pacientes. O tratamento envolve dieta com restrição de sódio, diuréticos, corticosteroides intratimpânicos e, em casos refratários, procedimentos cirúrgicos.
O reconhecimento dessa condição é importante porque o tratamento é completamente diferente: envolve profilaxia da enxaqueca com beta-bloqueadores, antidepressivos tricíclicos ou topiramato.
Vá ao pronto-socorro imediatamente se a vertigem vier acompanhada de:
– Fraqueza ou dormência súbita no rosto, braço ou perna
– Dificuldade para falar ou entender o que falam
– Visão dupla ou perda de campo visual
– Dificuldade para engolir ou voz anasalada súbita
– Dor de cabeça súbita e muito intensa — diferente de qualquer cefaleia anterior
– Dificuldade para andar ou coordenação motora comprometida
– Perda de consciência
“Aprendi cedo na minha carreira que a vertigem que mais preocupa não é a mais intensa — é a que não encaixa no padrão. Quando o paciente tem vertigem persistente sem nistagmo típico, ou quando o quadro não melhora com o que seria esperado, acendo um alerta. Nesses casos, prefiro pecar pelo excesso de cautela e encaminhar para investigação de AVC.”, Dr. Fausto Nakandakari.
– Vídeonistagmografia (VNG): avalia os movimentos oculares e a função dos canais semicirculares
– Audiometria e timpanometria: identificam comprometimento coclear associado
– Potencial evocado miogênico vestibular (VEMP): avalia utrículo e sáculo
– Ressonância magnética (RM): indicada quando há suspeita de causa central
– Posturografia dinâmica: quantifica a contribuição de cada sistema (visual, proprioceptivo, vestibular) no equilíbrio
– Fixar os olhos em um ponto fixo enquanto movimenta a cabeça (exercício de estabilização do olhar)
– Marchar com olhos fechados
– Exercícios de equilíbrio em superfícies instáveis
– Exposição gradual aos estímulos que desencadeiam tontura
 “A recuperação depende diretamente da adesão do paciente à reabilitação. O cérebro precisa de estímulo para aprender a compensar o ouvido comprometido — e isso não acontece no repouso. Já vi pacientes com déficit vestibular severo voltarem a uma vida completamente normal após dois ou três meses de reabilitação dedicada.”, Dr. Fausto Nakandakari.
“A recuperação depende diretamente da adesão do paciente à reabilitação. O cérebro precisa de estímulo para aprender a compensar o ouvido comprometido — e isso não acontece no repouso. Já vi pacientes com déficit vestibular severo voltarem a uma vida completamente normal após dois ou três meses de reabilitação dedicada.”, Dr. Fausto Nakandakari.
– Ao dirigir: virar a cabeça bruscamente pode desencadear sintomas — pacientes em crise não devem dirigir
– Ambientes com luzes piscantes ou movimento intenso: shoppings, supermercados e telas podem desorientar o sistema vestibular
– Viagens longas: o movimento constante de carro, avião ou navio pode induzir ou agravar vertigens
– Desidratação e privação de sono: fatores sistêmicos que reduzem a tolerância vestibular
Identificar e evitar gatilhos é parte essencial da abordagem terapêutica — especialmente em pacientes com Ménière ou enxaqueca vestibular, onde fatores desencadeantes têm papel central nas crises.
– Manter hidratação adequada ao longo do dia
– Gerenciar o estresse com técnicas de relaxamento ou psicoterapia
– Ter alimentação equilibrada, com restrição de sódio em casos de Ménière
– Praticar atividade física regularmente — caminhada, natação e yoga estimulam o sistema de equilíbrio
– Revisar periodicamente os medicamentos em uso com o médico, especialmente em idosos
– Labirintite: sintomas, causas e o que fazer agora — entenda a diferença entre labirintite verdadeira e as tonturas mais comuns
– Dicas práticas para alívio do zumbido — zumbido frequentemente acompanha os distúrbios do ouvido interno
– Sensação de ouvido tapado: causas e tratamentos — pressão no ouvido pode ser sinal de Doença de Ménière
– Apneia do sono: quando o ronco se torna perigoso — distúrbio do sono que se relaciona ao equilíbrio em idosos
– Otorrinolaringologista em São Paulo: o que saber sobre a consulta — como se preparar para sua primeira consulta
[2] Oliveira J E Silva L, Khoujah D, Naples JG, et al. Corticosteroids for patients with vestibular neuritis: An evidence synthesis for guidelines for reasonable and appropriate care in the emergency department. Acad Emerg Med. 2023;30(5):531-540. doi: 10.1111/acem.14583. PMID: 35975654.
[3] Lopez-Escamez JA, Carey J, Chung WH, et al. Diagnostic criteria for Ménière’s disease. Consensus document of the Bárány Society, EAONO, AAO-HNS and Korean Balance Society. Acta Otorrinolaringol Esp. 2016;67(1):1-7. doi: 10.1016/j.otorri.2015.05.003. PMID: 26738348.
[4] Lempert T, Olesen J, Furman J, et al. Vestibular migraine: diagnostic criteria. Consensus document of the Bárány Society and the International Headache Society. J Vestib Res. 2012;22(4):167-172. doi: 10.3233/VES-2012-0453. PMID: 23142830.
[5] Edlow JA, Carpenter C, Akhter M, et al. Guidelines for reasonable and appropriate care in the emergency department 3 (GRACE-3): Acute dizziness and vertigo in the emergency department. Acad Emerg Med. 2023;30(5):442-486. doi: 10.1111/acem.14728. PMID: 37166022.
[6] Strupp M, Dlugaiczyk J, Ertl-Wagner BB, Rujescu D, Westhofen M, Dieterich M. Vestibular Disorders: Diagnosis, New Classification and Treatment. Dtsch Arztebl Int. 2020;117(17):300-310. doi: 10.3238/arztebl.2020.0300. PMID: 32530417.
Otorrinolaringologista | CRM-SP 129706 | RQE 37660
Especialista em Distúrbios do Equilíbrio e da Voz
Conheça a formação e a atuação clínica do Dr. Fausto
Atualizado em março de 2026
Sentir o chão girar ou ter a impressão de que o ambiente se move ao seu redor é uma experiência desconcertante. Essa sensação, conhecida como vertigem, é um tipo de tontura caracterizada por um movimento ilusório. Os episódios podem durar segundos ou horas, desaparecendo muitas vezes sem maiores consequências. Contudo, quando a vertigem é persistente ou acompanhada de outros sintomas, é fundamental buscar atenção especializada.
“No meu consultório, a queixa de tontura é uma das mais frequentes — e também uma das que mais exige atenção diagnóstica. Não porque a maioria dos casos seja grave, mas porque os casos graves podem se esconder por trás de uma tontura aparentemente simples. Saber diferenciar é o que determina se o paciente vai para casa com uma manobra ou direto para o pronto-socorro.”, Dr. Fausto Nakandakari.

Nosso equilíbrio é mantido por um sistema integrado que combina informações visuais, proprioceptivas (dos músculos e articulações) e vestibulares (do ouvido interno). O sistema vestibular, localizado no labirinto do ouvido interno, é composto por canais semicirculares e estruturas sensoriais que captam o movimento e a posição da cabeça. Esses sinais seguem para o cérebro através do nervo vestibular, onde são processados em tempo real. Qualquer falha nesse circuito pode resultar em vertigem.
Como funciona o sistema vestibular
Canais semicirculares e detecção de movimento
Cada ouvido possui três canais semicirculares (anterior, posterior e lateral), que detectam rotações da cabeça em diferentes planos. Eles contêm um líquido chamado endolinfa, que se move com os movimentos da cabeça e estimula células ciliadas sensoriais. Essas células transmitem impulsos ao cérebro via nervo vestibulococlear.Utrículo, sáculo e equilíbrio estático
Outras duas estruturas — o utrículo e o sáculo — respondem à gravidade e aos movimentos lineares, como subir escadas ou andar em linha reta. São elas que nos dizem se estamos de pé ou deitados, mesmo de olhos fechados.O reflexo vestíbulo-ocular
O sistema vestibular também trabalha em conjunto com os olhos através do reflexo vestíbulo-ocular (RVO), que estabiliza a visão durante o movimento da cabeça. Quando o RVO está comprometido, o paciente refere visão turva ao movimentar a cabeça — um sinal clínico importante no diagnóstico diferencial das vertigens.Vertigem versus tontura: qual a diferença?
Nem toda tontura é vertigem — e essa distinção é clinicamente crucial. A vertigem se caracteriza pela sensação de rotação do ambiente ou do próprio corpo, geralmente causada por alterações no sistema vestibular. Já a tontura é um termo mais amplo que engloba sensações como instabilidade, leveza na cabeça, sensação de desmaio iminente e desequilíbrio.
Classificação clínica das vertigens
Vertigens periféricas — causadas por alterações no ouvido interno ou no nervo vestibular. São geralmente intensas, acompanhadas de náuseas, mas sem sinais neurológicos. Representam a grande maioria dos casos e têm, em geral, bom prognóstico com tratamento adequado.Vertigens centrais — resultam de lesões no tronco encefálico ou no cerebelo, como AVC ou esclerose múltipla. Podem ser persistentes e associadas a sintomas neurológicos como diplopia, disfagia, disartria e ataxia. Requerem investigação urgente.
Principais causas de vertigem

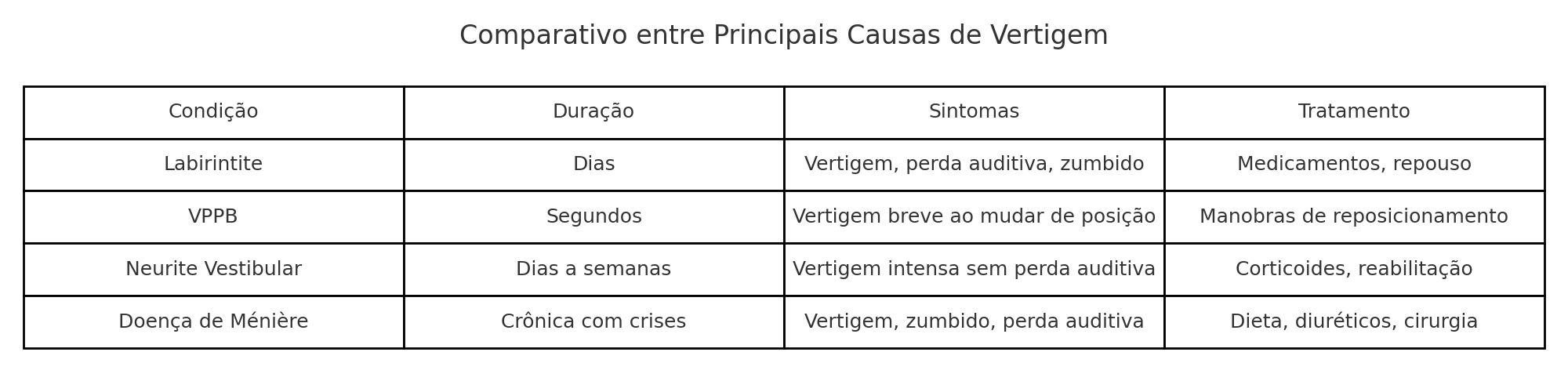
VPPB — Vertigem Posicional Paroxística Benigna
A VPPB é a causa mais comum de vertigem, responsável por cerca de 17 a 42% de todos os casos em serviços especializados [1]. É causada pelo deslocamento de cristais de carbonato de cálcio (otólitos) dos órgãos otolíticos para os canais semicirculares, geralmente o canal posterior.O sintoma característico é uma vertigem intensa, de curta duração (segundos), desencadeada por mudanças de posição da cabeça — como deitar, virar na cama ou olhar para cima. Não há perda auditiva associada. O diagnóstico é feito pela manobra de Dix-Hallpike, e o tratamento é a manobra de reposicionamento de Epley, com taxa de resolução superior a 80% em uma única sessão [1].
“O VPPB é, de longe, o diagnóstico mais frequente no meu consultório de equilíbrio. Quando o paciente entra descrevendo tontura intensa ao virar na cama, já começo a preparar mentalmente a manobra de Epley. Em muitos casos, o paciente sai da consulta sem tontura — é uma das situações mais gratificantes da medicina que pratico.”, Dr. Fausto Nakandakari.

Neurite Vestibular
A neurite vestibular é uma inflamação aguda do nervo vestibular, geralmente de origem viral, que causa vertigem intensa e contínua por dias, sem perda auditiva associada [2]. É a segunda causa mais comum de vertigem de origem periférica.O início é abrupto — o paciente frequentemente acorda com vertigem intensa, náuseas e dificuldade para se locomover. O quadro agudo dura de 1 a 3 dias, com melhora progressiva nas semanas seguintes. O tratamento inclui corticosteroides na fase aguda e reabilitação vestibular para acelerar a compensação central.
Doença de Ménière
A Doença de Ménière é caracterizada por crises recorrentes de vertigem rotacional intensa (durando de 20 minutos a 12 horas), associadas a perda auditiva flutuante, zumbido e sensação de pressão no ouvido afetado [3]. É causada pelo excesso de endolinfa no labirinto (hidropisia endolinfática).É uma condição crônica e incapacitante em alguns pacientes. O tratamento envolve dieta com restrição de sódio, diuréticos, corticosteroides intratimpânicos e, em casos refratários, procedimentos cirúrgicos.
Enxaqueca Vestibular
A enxaqueca vestibular é uma das causas mais subestimadas de vertigem recorrente. Pacientes com histórico de enxaqueca podem ter episódios de vertigem intensa — com ou sem cefaleia concomitante — que duram minutos a horas [4]. É frequentemente confundida com Ménière, mas não apresenta perda auditiva progressiva. Leia também: Labirintite: sintomas, causas e o que fazer agora.O reconhecimento dessa condição é importante porque o tratamento é completamente diferente: envolve profilaxia da enxaqueca com beta-bloqueadores, antidepressivos tricíclicos ou topiramato.
Vertigem de origem central: quando suspeitar de AVC
Este é o ponto mais crítico do diagnóstico de qualquer paciente com vertigem. O AVC de circulação posterior pode se apresentar exclusivamente como vertigem, sendo clinicamente indistinguível de uma vertigem periférica — especialmente nas primeiras horas [5].Vá ao pronto-socorro imediatamente se a vertigem vier acompanhada de:
– Fraqueza ou dormência súbita no rosto, braço ou perna
– Dificuldade para falar ou entender o que falam
– Visão dupla ou perda de campo visual
– Dificuldade para engolir ou voz anasalada súbita
– Dor de cabeça súbita e muito intensa — diferente de qualquer cefaleia anterior
– Dificuldade para andar ou coordenação motora comprometida
– Perda de consciência
“Aprendi cedo na minha carreira que a vertigem que mais preocupa não é a mais intensa — é a que não encaixa no padrão. Quando o paciente tem vertigem persistente sem nistagmo típico, ou quando o quadro não melhora com o que seria esperado, acendo um alerta. Nesses casos, prefiro pecar pelo excesso de cautela e encaminhar para investigação de AVC.”, Dr. Fausto Nakandakari.
Diagnóstico dos distúrbios do equilíbrio
A consulta: o que o especialista avalia
O otorrinolaringologista Fausto Nakandakari ressalta que a anamnese é essencial: “A maneira como o paciente descreve a tontura já nos direciona para a causa.” Perguntas sobre duração dos episódios, fatores desencadeantes, sintomas auditivos associados e histórico de enxaqueca fornecem um mapa clínico valioso antes de qualquer exame.Testes clínicos à beira do leito
A manobra de Dix-Hallpike permite diagnosticar VPPB ao reproduzir a vertigem com nistagmo característico. O teste de impulso cefálico (Head Impulse Test) avalia a integridade do reflexo vestíbulo-ocular e ajuda a diferenciar vertigem periférica de central. O exame HINTS (Head Impulse, Nystagmus, Test of Skew) é uma bateria de três testes clínicos com alta sensibilidade para AVC posterior [5].Exames complementares
Dependendo do quadro clínico, podem ser indicados:– Vídeonistagmografia (VNG): avalia os movimentos oculares e a função dos canais semicirculares
– Audiometria e timpanometria: identificam comprometimento coclear associado
– Potencial evocado miogênico vestibular (VEMP): avalia utrículo e sáculo
– Ressonância magnética (RM): indicada quando há suspeita de causa central
– Posturografia dinâmica: quantifica a contribuição de cada sistema (visual, proprioceptivo, vestibular) no equilíbrio
Tratamento e reabilitação vestibular
Manobras de reposicionamento (VPPB)
Para VPPB de canal posterior, a manobra de Epley é o tratamento de escolha, com taxa de resolução superior a 80% em uma única sessão [1]. Para VPPB de canal horizontal, a manobra de Barbecue Roll (ou Lempert) é a indicada. Ambas podem ser realizadas no consultório, sem necessidade de medicamentos.Tratamento farmacológico
Na fase aguda das vertigens periféricas, supressores vestibulares (dimenidrinato, meclizina) podem ser usados por curto período — no máximo 3 dias — para controle de náuseas e vômitos. O uso prolongado atrasa a compensação central e deve ser evitado. Na neurite vestibular, corticosteroides orais nas primeiras 72 horas podem acelerar a recuperação funcional [2].Reabilitação vestibular
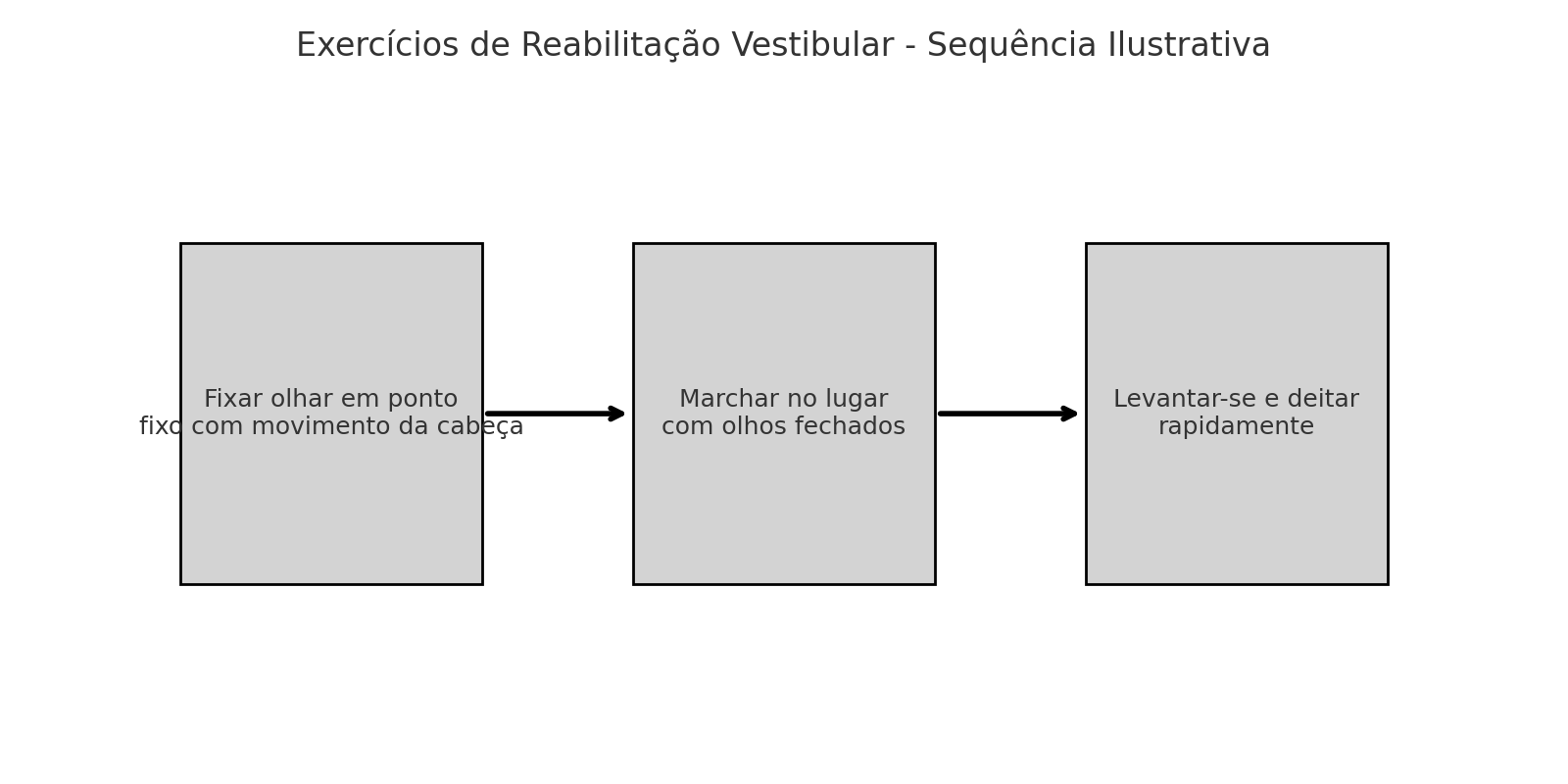
A reabilitação vestibular é o pilar do tratamento em casos crônicos e na fase de recuperação pós-aguda. Consiste em exercícios que estimulam o sistema nervoso central a compensar o déficit vestibular — processo chamado de plasticidade vestibular central. Exemplos:– Fixar os olhos em um ponto fixo enquanto movimenta a cabeça (exercício de estabilização do olhar)
– Marchar com olhos fechados
– Exercícios de equilíbrio em superfícies instáveis
– Exposição gradual aos estímulos que desencadeiam tontura
 “A recuperação depende diretamente da adesão do paciente à reabilitação. O cérebro precisa de estímulo para aprender a compensar o ouvido comprometido — e isso não acontece no repouso. Já vi pacientes com déficit vestibular severo voltarem a uma vida completamente normal após dois ou três meses de reabilitação dedicada.”, Dr. Fausto Nakandakari.
“A recuperação depende diretamente da adesão do paciente à reabilitação. O cérebro precisa de estímulo para aprender a compensar o ouvido comprometido — e isso não acontece no repouso. Já vi pacientes com déficit vestibular severo voltarem a uma vida completamente normal após dois ou três meses de reabilitação dedicada.”, Dr. Fausto Nakandakari.
Vertigem em idosos: atenção redobrada
Por que idosos são mais vulneráveis
Idosos são mais vulneráveis aos distúrbios do equilíbrio por múltiplos fatores: redução natural da sensibilidade das células ciliadas vestibulares, deterioração do sistema visual e proprioceptivo, maior prevalência de doenças cardiovasculares, risco aumentado de apneia do sono e uso de medicamentos que afetam o equilíbrio (diuréticos, anti-hipertensivos, benzodiazepínicos).Risco de quedas e suas consequências
A vertigem e a instabilidade postural são causas importantes de quedas em idosos — um problema de saúde pública com alto custo em fraturas de quadril, internações e perda de independência. A reabilitação vestibular adaptada às limitações do idoso pode reduzir significativamente o risco de quedas e aumentar a segurança funcional [6].Situações do cotidiano que agravam as vertigens
Gatilhos ambientais e comportamentais
– No trabalho: movimentos rápidos da cabeça, estresse e privação de sono– Ao dirigir: virar a cabeça bruscamente pode desencadear sintomas — pacientes em crise não devem dirigir
– Ambientes com luzes piscantes ou movimento intenso: shoppings, supermercados e telas podem desorientar o sistema vestibular
– Viagens longas: o movimento constante de carro, avião ou navio pode induzir ou agravar vertigens
– Desidratação e privação de sono: fatores sistêmicos que reduzem a tolerância vestibular
Identificar e evitar gatilhos é parte essencial da abordagem terapêutica — especialmente em pacientes com Ménière ou enxaqueca vestibular, onde fatores desencadeantes têm papel central nas crises.
Prevenção e qualidade de vida
Hábitos que protegem o sistema vestibular
– Reduzir cafeína, álcool e cigarro (especialmente relevante na Doença de Ménière)– Manter hidratação adequada ao longo do dia
– Gerenciar o estresse com técnicas de relaxamento ou psicoterapia
– Ter alimentação equilibrada, com restrição de sódio em casos de Ménière
– Praticar atividade física regularmente — caminhada, natação e yoga estimulam o sistema de equilíbrio
– Revisar periodicamente os medicamentos em uso com o médico, especialmente em idosos
Perguntas frequentes sobre distúrbios do equilíbrio e vertigens
Qual a diferença entre vertigem e tontura?
Vertigem é a sensação de rotação — do ambiente girando ao redor de você, ou do seu próprio corpo girando. Tontura é um termo mais amplo que inclui sensações de instabilidade, flutuação, leveza na cabeça ou sensação de desmaio iminente. A distinção é clinicamente importante porque aponta para causas diferentes: vertigem sugere origem vestibular, enquanto tontura pré-sincopal pode indicar problemas cardiovasculares ou hipotensão postural.Labirintite e VPPB são a mesma coisa?
Não. Labirintite é uma inflamação do labirinto que causa vertigem intensa com perda auditiva e zumbido associados. A VPPB (Vertigem Posicional Paroxística Benigna) é causada por cristais deslocados dentro dos canais semicirculares, produzindo vertigem breve e intensa ao mudar de posição — sem afetar a audição. São condições completamente diferentes, com tratamentos diferentes.Vertigem é sempre grave?
Não. A maioria das vertigens tem origem benigna — VPPB, neurite vestibular ou enxaqueca vestibular — e tem bom prognóstico com tratamento adequado. Mas vertigem acompanhada de fraqueza súbita, dificuldade para falar, visão dupla ou dor de cabeça muito intensa pode indicar AVC e requer avaliação de emergência imediata.Como é feita a manobra de Epley?
A manobra de Epley é um procedimento realizado no consultório pelo médico, em poucos minutos. O paciente é posicionado em diferentes posturas de forma sequencial para que os cristais deslocados retornem à sua posição original. Não é dolorosa, mas pode provocar vertigem intensa durante a manobra — que desaparece logo em seguida. Não deve ser realizada sem orientação médica, pois a posição correta depende de qual canal semicircular está afetado.Quanto tempo dura a recuperação de uma neurite vestibular?
A fase aguda — com vertigem intensa e náuseas — dura geralmente de 1 a 3 dias. A maioria dos pacientes apresenta melhora funcional progressiva em 4 a 6 semanas. Contudo, instabilidade residual e intolerância a movimentos rápidos da cabeça podem persistir por meses sem reabilitação vestibular adequada. Com reabilitação, a recuperação é significativamente mais rápida.Reabilitação vestibular realmente funciona?
Sim, com forte respaldo científico. A reabilitação vestibular é especialmente eficaz em casos crônicos, pós-neurite vestibular e em idosos com risco de quedas. O princípio é estimular o cérebro a compensar o déficit do ouvido comprometido através de plasticidade neuronal. Pacientes que aderem ao programa de exercícios apresentam melhora significativa no equilíbrio, redução da tontura e aumento da qualidade de vida.Preciso evitar praticar esportes se tenho vertigem?
Depende da causa e da fase. Durante crises agudas, é necessário repouso relativo e evitar atividades que exijam equilíbrio preciso. Na fase de recuperação, atividades físicas são geralmente benéficas — natação, caminhada e yoga estimulam o sistema vestibular de forma controlada. Esportes de contato, mergulho ou atividades em altura requerem liberação médica específica.Leia também
Se você chegou até aqui com dúvidas sobre tontura e equilíbrio, estes conteúdos podem complementar o que você leu:– Labirintite: sintomas, causas e o que fazer agora — entenda a diferença entre labirintite verdadeira e as tonturas mais comuns
– Dicas práticas para alívio do zumbido — zumbido frequentemente acompanha os distúrbios do ouvido interno
– Sensação de ouvido tapado: causas e tratamentos — pressão no ouvido pode ser sinal de Doença de Ménière
– Apneia do sono: quando o ronco se torna perigoso — distúrbio do sono que se relaciona ao equilíbrio em idosos
– Otorrinolaringologista em São Paulo: o que saber sobre a consulta — como se preparar para sua primeira consulta
Referências bibliográficas
[1] Bhattacharyya N, Gubbels SP, Schwartz SR, et al. Clinical Practice Guideline: Benign Paroxysmal Positional Vertigo (Update). Otolaryngol Head Neck Surg. 2017;156(3_suppl):S1-S47. doi: 10.1177/0194599816689667. PMID: 28248609.[2] Oliveira J E Silva L, Khoujah D, Naples JG, et al. Corticosteroids for patients with vestibular neuritis: An evidence synthesis for guidelines for reasonable and appropriate care in the emergency department. Acad Emerg Med. 2023;30(5):531-540. doi: 10.1111/acem.14583. PMID: 35975654.
[3] Lopez-Escamez JA, Carey J, Chung WH, et al. Diagnostic criteria for Ménière’s disease. Consensus document of the Bárány Society, EAONO, AAO-HNS and Korean Balance Society. Acta Otorrinolaringol Esp. 2016;67(1):1-7. doi: 10.1016/j.otorri.2015.05.003. PMID: 26738348.
[4] Lempert T, Olesen J, Furman J, et al. Vestibular migraine: diagnostic criteria. Consensus document of the Bárány Society and the International Headache Society. J Vestib Res. 2012;22(4):167-172. doi: 10.3233/VES-2012-0453. PMID: 23142830.
[5] Edlow JA, Carpenter C, Akhter M, et al. Guidelines for reasonable and appropriate care in the emergency department 3 (GRACE-3): Acute dizziness and vertigo in the emergency department. Acad Emerg Med. 2023;30(5):442-486. doi: 10.1111/acem.14728. PMID: 37166022.
[6] Strupp M, Dlugaiczyk J, Ertl-Wagner BB, Rujescu D, Westhofen M, Dieterich M. Vestibular Disorders: Diagnosis, New Classification and Treatment. Dtsch Arztebl Int. 2020;117(17):300-310. doi: 10.3238/arztebl.2020.0300. PMID: 32530417.




