21 de julho de 2025 . Blog
Apneia do Sono: quando o Ronco se torna perigoso
Por Dr. Fausto Nakandakari
Otorrinolaringologista | CRM-SP 129706 | RQE 37660
Especialista em Distúrbios do Equilíbrio e da Voz
Conheça a formação e a atuação clínica do Dr. Fausto
Atualizado em março de 2026
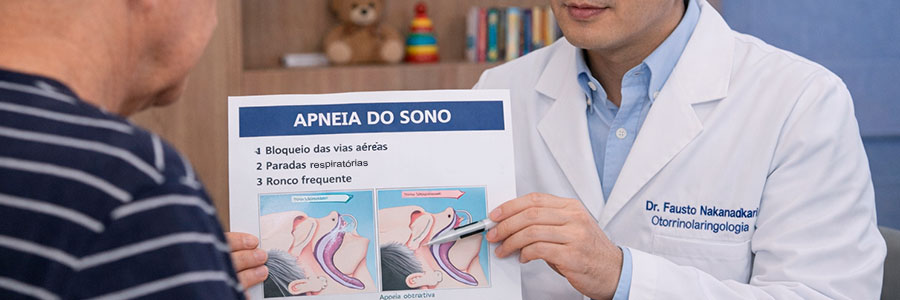
A apneia do sono é muito mais do que um simples ronco incômodo que perturba o parceiro durante a noite. Esta condição médica séria afeta milhões de brasileiros e pode ter consequências devastadoras para a saúde quando não diagnosticada e tratada adequadamente. O otorrino particular Dr. Fausto Nakandakari, especialista em otorrinolaringologia e medicina do sono em São Paulo, explica quando o ronco deixa de ser apenas um incômodo e se torna um sinal de alerta para uma condição que pode colocar a vida em risco.
Na minha experiência clínica, é surpreendente quantos pacientes chegam ao consultório achando que “sempre foram assim” — dormem mal há anos, acordam cansados todo dia, e nunca associaram esses sintomas a uma condição tratável. A apneia do sono é cronicamente subdiagnosticada, e o prejuízo acumulado ao longo de anos sem tratamento é enorme. — Dr. Fausto Nakandakari

No consultório, utilizo o DISE (endoscopia do sono induzida por medicação) para pacientes que estão considerando tratamento cirúrgico ou que não adaptaram bem o CPAP. Visualizar exatamente onde e como as vias aéreas colapsam muda completamente o planejamento terapêutico — não existe “cirurgia padrão” para apneia; existe a cirurgia certa para aquele paciente específico. — Dr. Fausto Nakandakari


A terapia com CPAP (Pressão Positiva Contínua nas Vias Aéreas) é o tratamento de primeira linha para apneia obstrutiva moderada a grave. O dispositivo gera um fluxo de ar pressurizado que mantém as vias aéreas abertas durante o sono, eliminando os episódios obstrutivos. Quando usado corretamente — idealmente por mais de 4 horas por noite em pelo menos 70% das noites —, o CPAP normaliza o IAH, melhora a qualidade do sono, reduz a sonolência diurna e diminui o risco cardiovascular.
Vejo com frequência pacientes que chegam ao consultório já usando o CPAP há meses sem conseguir se adaptar. Muitos desistiram sozinhos. O que poucos sabem é que existem estratégias eficazes para melhorar a tolerância — desde ajuste do tipo de máscara até uso do APAP — e que, em alguns casos, uma cirurgia simples para desobstrução nasal pode transformar completamente a adaptação ao aparelho. — Dr. Fausto Nakandakari
De acordo com declaração científica da American Heart Association (Yeghiazarians et al., Circulation, 2021), “a apneia obstrutiva do sono é um fator de risco modificável para múltiplas condições cardiovasculares, e seu tratamento adequado reduz esse risco de forma mensurável.”
Otorrinolaringologista | CRM-SP 129706 | RQE 37660
Especialista em Distúrbios do Equilíbrio e da Voz
Conheça a formação e a atuação clínica do Dr. Fausto
Atualizado em março de 2026
A apneia do sono é muito mais do que um simples ronco incômodo que perturba o parceiro durante a noite. Esta condição médica séria afeta milhões de brasileiros e pode ter consequências devastadoras para a saúde quando não diagnosticada e tratada adequadamente. O otorrino particular Dr. Fausto Nakandakari, especialista em otorrinolaringologia e medicina do sono em São Paulo, explica quando o ronco deixa de ser apenas um incômodo e se torna um sinal de alerta para uma condição que pode colocar a vida em risco.
O que é Apneia do Sono: compreendendo a condição
Definição clínica e mecanismo da obstrução
A apneia obstrutiva do sono (AOS) é caracterizada por episódios repetidos de colapso parcial ou total das vias aéreas superiores durante o sono, resultando em interrupções da respiração com duração mínima de 10 segundos. Cada episódio provoca queda na saturação de oxigênio no sangue, ativação do sistema nervoso simpático e microdespertares que fragmentam a arquitetura do sono, mesmo que o paciente não perceba acordar.Índice de apneia-hipopneia (IAH): como se mede a gravidade
A gravidade da apneia do sono é quantificada pelo Índice de Apneia-Hipopneia (IAH), que representa o número médio de eventos respiratórios por hora de sono. A classificação padronizada é a seguinte:| Gravidade | IAH (eventos/hora) | Repercussão clínica típica |
|---|---|---|
| Leve | 5 – 14 | Ronco, sonolência discreta, fadiga |
| Moderada | 15 – 29 | Sonolência diurna, cefaleia matinal, fragmentação do sono |
| Grave | ≥ 30 | Risco cardiovascular elevado, déficit cognitivo, risco de acidentes |
Prevalência no Brasil: um problema de saúde pública
Estudos epidemiológicos brasileiros estimam que a apneia do sono afeta entre 30% e 33% da população adulta, com taxas ainda maiores entre homens acima de 50 anos e pacientes com obesidade. A maioria dos casos permanece sem diagnóstico, pois os sintomas são frequentemente normalizados ou atribuídos a outras causas.Na minha experiência clínica, é surpreendente quantos pacientes chegam ao consultório achando que “sempre foram assim” — dormem mal há anos, acordam cansados todo dia, e nunca associaram esses sintomas a uma condição tratável. A apneia do sono é cronicamente subdiagnosticada, e o prejuízo acumulado ao longo de anos sem tratamento é enorme. — Dr. Fausto Nakandakari

Sintomas de alerta da Apneia do Sono
Sinais noturnos: o que o parceiro observa
Os sinais noturnos da apneia do sono são frequentemente relatados pelo parceiro de cama, pois o próprio paciente não tem consciência dos episódios. O ronco alto e irregular é o sintoma mais conhecido, mas o mais preocupante é a pausa respiratória observada — o parceiro descreve o fenômeno como “ele para de respirar e fico esperando voltar”. Essas pausas podem durar de 10 segundos a mais de um minuto, às vezes seguidas de um engasgo ou movimento brusco do corpo.Sintomas diurnos: o impacto na qualidade de vida
Os sintomas diurnos são frequentemente mais debilitantes do que os noturnos e têm grande impacto funcional. A sonolência excessiva durante o dia — que não melhora com mais horas de sono — é a queixa central. Pacientes relatam adormecer em situações passivas (assistindo TV, em reuniões, durante conversas) e sentem que “o cérebro não engata” pela manhã. Cefaleia matinal, boca seca ao acordar, dificuldade de concentração e irritabilidade completam o quadro.Checklist de sintomas: quando buscar avaliação médica
Se você ou alguém próximo apresenta 3 ou mais dos sinais abaixo, uma avaliação com especialista em sono é indicada:- ☐ Ronco alto e frequente (mais de 3 vezes por semana)
- ☐ Pausas na respiração observadas pelo parceiro
- ☐ Acordar com engasgos ou sensação de sufocamento
- ☐ Sonolência excessiva durante o dia, mesmo dormindo 7–8h
- ☐ Cefaleia ao acordar, especialmente na região da nuca
- ☐ Boca seca ou garganta irritada pela manhã
- ☐ Dificuldade de concentração e lapsos de memória
- ☐ Irritabilidade ou alterações de humor sem causa aparente
- ☐ Hipertensão arterial de difícil controle
- ☐ Necessidade de urinar várias vezes durante a noite (noctúria)
Fatores de risco: quem tem maior probabilidade de desenvolver apneia
Certos fatores anatômicos e clínicos aumentam significativamente o risco de apneia obstrutiva do sono. Obesidade (especialmente acúmulo de gordura cervical e faríngea), circunferência do pescoço acima de 43 cm em homens e 40 cm em mulheres, retrognatia, hipertrofia das tonsilas palatinas e base de língua volumosa são os principais determinantes anatômicos. Hipertensão arterial, diabetes tipo 2, hipotireoidismo não controlado e histórico familiar também elevam o risco.
Diagnóstico da Apneia do Sono: avaliação especializada
Avaliação clínica e escalas validadas
O diagnóstico começa com uma anamnese detalhada e exame físico otorrinolaringológico completo. Escalas validadas como a Escala de Sonolência de Epworth (ESE) e o questionário STOP-BANG auxiliam na triagem clínica e na estimativa da probabilidade pré-teste de apneia. A nasofibroscopia permite avaliar o nível e o grau de colapso das vias aéreas superiores durante a respiração e, quando indicada, durante o sono induzido por medicação (DISE — Drug-Induced Sleep Endoscopy).No consultório, utilizo o DISE (endoscopia do sono induzida por medicação) para pacientes que estão considerando tratamento cirúrgico ou que não adaptaram bem o CPAP. Visualizar exatamente onde e como as vias aéreas colapsam muda completamente o planejamento terapêutico — não existe “cirurgia padrão” para apneia; existe a cirurgia certa para aquele paciente específico. — Dr. Fausto Nakandakari
Polissonografia: o padrão-ouro do diagnóstico
A polissonografia (PSG) laboratorial de noite inteira é o exame padrão-ouro para o diagnóstico de apneia do sono. Realizada em laboratório do sono especializado, registra simultaneamente eletroencefalograma (EEG), eletro-oculograma, eletromiograma, fluxo aéreo oronasal, esforço respiratório torácico e abdominal, saturação de oxigênio, frequência cardíaca e posição corporal. Permite calcular o IAH, identificar o estágio do sono afetado e detectar condições associadas como movimentos periódicos dos membros.Monitorização domiciliar do sono: alternativa para casos selecionados
Estudos domiciliares do sono, com equipamentos portáteis (Tipo III e IV), são alternativas validadas para o diagnóstico de apneia obstrutiva moderada a grave em pacientes com alta probabilidade pré-teste e sem comorbidades significativas. Embora monitorem menos parâmetros que a PSG laboratorial, são mais acessíveis e suficientes para indicar tratamento na maioria dos casos. Pacientes com suspeita de apneia central, insuficiência cardíaca ou doenças pulmonares graves devem realizar PSG laboratorial completa.
Tratamentos para Apneia do Sono
CPAP: o tratamento de primeira linha

A terapia com CPAP (Pressão Positiva Contínua nas Vias Aéreas) é o tratamento de primeira linha para apneia obstrutiva moderada a grave. O dispositivo gera um fluxo de ar pressurizado que mantém as vias aéreas abertas durante o sono, eliminando os episódios obstrutivos. Quando usado corretamente — idealmente por mais de 4 horas por noite em pelo menos 70% das noites —, o CPAP normaliza o IAH, melhora a qualidade do sono, reduz a sonolência diurna e diminui o risco cardiovascular.
BiPAP e APAP: variações do tratamento por pressão positiva
O BiPAP (pressão positiva em dois níveis) é indicado quando o paciente não tolera a pressão única do CPAP ou apresenta apneia central associada. O APAP (pressão positiva automática) ajusta a pressão em tempo real conforme a necessidade respiratória de cada momento do sono, sendo mais confortável para muitos pacientes. A escolha entre os dispositivos é feita com base na polissonografia de titulação e na tolerância individual ao tratamento.Dispositivos de avanço mandibular (DAM)
Os DAMs são aparelhos intraorais que reposicionam a mandíbula e a língua anteriormente, ampliando o espaço faríngeo e reduzindo a tendência ao colapso. São indicados para apneia leve a moderada ou para pacientes que não toleram o CPAP. Exigem avaliação e acompanhamento por dentista especializado em medicina do sono para ajuste correto e monitoramento de efeitos colaterais articulares e oclusais.Tratamento cirúrgico: quando e para quem
A cirurgia para apneia do sono é indicada em casos selecionados: pacientes com obstruções anatômicas identificáveis (hipertrofia tonsilar grave, desvio importante de septo, retrognatia significativa) ou que não toleraram tratamentos conservadores. A uvulopalatofaringoplastia (UPPP), a glossectomia de base de língua, a cirurgia de avanço maxilomandibular e — mais recentemente — o estimulador do nervo hipoglosso (neuroestimulação) são opções dependendo do nível de obstrução identificado. A seleção cirúrgica idealmente é guiada pelo DISE.Vejo com frequência pacientes que chegam ao consultório já usando o CPAP há meses sem conseguir se adaptar. Muitos desistiram sozinhos. O que poucos sabem é que existem estratégias eficazes para melhorar a tolerância — desde ajuste do tipo de máscara até uso do APAP — e que, em alguns casos, uma cirurgia simples para desobstrução nasal pode transformar completamente a adaptação ao aparelho. — Dr. Fausto Nakandakari
Mudanças no estilo de vida: impacto real no tratamento
Medidas comportamentais são complementares e, em apneia leve, podem ser suficientes: perda de peso (redução de 10% do peso corporal pode diminuir o IAH em até 26%), suspensão do uso de álcool e sedativos antes de dormir, posicionamento lateral durante o sono (apneia posicional) e tratamento de refluxo gastroesofágico associado. O controle de doenças de base como hipotireoidismo e diabetes também impacta diretamente a gravidade da apneia.Complicações e Riscos da Apneia não tratada
Risco cardiovascular: hipertensão, arritmias e AVC
A apneia do sono não tratada é um fator de risco independente para doenças cardiovasculares. Os episódios repetidos de hipoxemia noturna ativam o sistema nervoso simpático, elevam a pressão arterial e desencadeiam inflamação sistêmica. Hipertensão arterial está presente em aproximadamente 50% dos pacientes com AOS, e a relação é bidirecional. Fibrilação atrial é significativamente mais prevalente em pacientes com apneia, assim como doença arterial coronariana e acidente vascular cerebral.De acordo com declaração científica da American Heart Association (Yeghiazarians et al., Circulation, 2021), “a apneia obstrutiva do sono é um fator de risco modificável para múltiplas condições cardiovasculares, e seu tratamento adequado reduz esse risco de forma mensurável.”
Impacto metabólico: resistência à insulina e diabetes
A hipoxemia intermitente e a fragmentação do sono alteram o metabolismo da glicose e aumentam a resistência à insulina. Pacientes com apneia do sono apresentam maior prevalência de diabetes tipo 2, síndrome metabólica e dislipidemia. O tratamento eficaz com CPAP demonstrou melhora nos marcadores metabólicos em vários estudos controlados.Consequências cognitivas e risco de acidentes
A sonolência diurna decorrente da fragmentação do sono aumenta em 2 a 3 vezes o risco de acidentes de trânsito e acidentes de trabalho. Déficits de memória, atenção e função executiva são documentados em pacientes com apneia moderada a grave. Dados do Consenso Internacional de Apneia do Sono (Chang et al., Int Forum Allergy Rhinol, 2023) apontam que a AOS não tratada está associada a declínio cognitivo acelerado e maior risco de demência.Apneia do sono em crianças: manifestações diferentes
Em crianças, a apneia do sono se manifesta de forma diferente do adulto. A hipertrofia das tonsilas palatinas e da adenoide é a principal causa. Os sintomas incluem ronco, respiração bucal noturna, sono agitado, enurese noturna, e — diferentemente dos adultos — hiperatividade, déficit de atenção e dificuldades de aprendizagem podem ser as principais queixas. A amigdalectomia e a adenoidectomia resolvem a apneia em grande parte das crianças afetadas. Para saber mais sobre os impactos da respiração bucal em crianças, leia: Respiração pela boca: problemas e soluções.Prevenção e cuidados para a Apneia do Sono
Controle do peso e da composição corporal
O excesso de peso — especialmente o acúmulo de gordura cervical e faríngea — é o principal fator de risco modificável para apneia do sono. A perda de peso reduz a pressão sobre as vias aéreas superiores e pode diminuir significativamente o IAH. Em casos de obesidade grave, cirurgia bariátrica está associada à melhora ou resolução da apneia em estudos de longo prazo.Higiene do sono e ambiente adequado
Manter horários regulares de sono, evitar álcool e sedativos nas horas que antecedem o sono, não utilizar telas com luz azul próximo ao horário de dormir e garantir um ambiente escuro, silencioso e fresco são medidas de higiene do sono que beneficiam pacientes com apneia leve e complementam o tratamento nos demais graus.Acompanhamento médico regular e adesão ao tratamento
A apneia do sono é uma condição crônica que requer acompanhamento contínuo. Consultas periódicas permitem ajustar a pressão do CPAP, avaliar a adesão ao tratamento, monitorar comorbidades e identificar necessidade de mudanças terapêuticas. Pacientes que mantêm seguimento regular apresentam melhor qualidade de vida, menor risco cardiovascular e maior longevidade.Tratamento das vias aéreas superiores
Obstruções nasais crônicas — como desvio de septo, hipertrofia de cornetos e rinite alérgica persistente — dificultam o uso do CPAP e contribuem para o ronco e a apneia. Tratar essas condições cirúrgica ou clinicamente melhora significativamente a tolerância ao CPAP e, em alguns casos, reduz a pressão necessária. Se você sofre com nariz entupido, leia também: Nariz entupido ao deitar: causas e tratamentos.Perguntas Frequentes sobre Apneia do Sono
A apneia do sono tem cura definitiva?
Embora seja uma condição crônica para a maioria dos pacientes, a apneia do sono pode ser resolvida em casos selecionados — especialmente quando há causa anatômica corrigível (hipertrofia tonsilar em crianças, retrognatia em adultos) ou quando está diretamente relacionada ao excesso de peso (com perda de peso significativa). Para os demais pacientes, o tratamento contínuo com CPAP ou outras terapias garante controle excelente dos sintomas e prevenção das complicações, com qualidade de vida preservada.Como saber se tenho apneia do sono sem fazer polissonografia?
Não é possível diagnosticar apneia do sono sem um exame do sono — seja polissonografia laboratorial ou monitorização domiciliar. No entanto, é possível ter alta suspeita clínica com base em sintomas: ronco intenso, pausas respiratórias observadas, sonolência diurna excessiva e hipertensão de difícil controle são sinais de alerta que indicam necessidade de avaliação. O médico pode aplicar escalas validadas (como o STOP-BANG) para estimar a probabilidade antes do exame.O CPAP é para usar pelo resto da vida?
Na maioria dos casos, o CPAP é um tratamento contínuo. Pausar o uso faz os episódios de apneia retornarem, geralmente já na primeira noite. No entanto, a necessidade pode mudar ao longo do tempo — perda de peso significativa, cirurgia das vias aéreas ou mudanças na anatomia podem reduzir ou eliminar a dependência do dispositivo. Por isso é importante rever o tratamento periodicamente com o médico.Criança pode ter apneia do sono?
Sim. A apneia do sono em crianças é mais comum do que se pensa e tem manifestações diferentes — ao invés de sonolência, as crianças frequentemente apresentam hiperatividade, déficit de atenção e dificuldades escolares. A principal causa é a hipertrofia de tonsilas e adenoide, e o tratamento cirúrgico (adenoamigdalectomia) costuma ser altamente eficaz nessa faixa etária.Quem deve tratar apneia do sono: otorrino ou pneumologista?
O diagnóstico e tratamento da apneia do sono é multidisciplinar. O otorrinolaringologista avalia a anatomia das vias aéreas superiores e indica ou realiza intervenções cirúrgicas; o pneumologista e o especialista em medicina do sono conduzem o tratamento clínico, incluindo a titulação do CPAP. Pacientes com componente anatômico relevante se beneficiam especialmente da avaliação otorrinolaringológica como parte do planejamento terapêutico.O que acontece se eu não tratar a apneia do sono?
A apneia do sono não tratada está associada a risco aumentado de hipertensão arterial, infarto do miocárdio, fibrilação atrial, acidente vascular cerebral, diabetes tipo 2, deficit cognitivo progressivo e maior mortalidade cardiovascular. Além disso, a sonolência diurna crônica aumenta substancialmente o risco de acidentes de trânsito e de trabalho. O tratamento precoce reduz todos esses riscos de forma mensurável.Existe tratamento para apneia do sono sem CPAP?
Sim. Dependendo da gravidade e das características individuais, alternativas ao CPAP incluem: dispositivos de avanço mandibular (DAM), tratamento cirúrgico das vias aéreas, estimulador do nervo hipoglosso (neuroestimulação), posicionamento lateral durante o sono e perda de peso. Para apneia leve, essas alternativas frequentemente são suficientes. Para apneia moderada a grave, costumam ser menos eficazes que o CPAP, mas podem ser combinadas.A apneia do sono piora com a idade?
Sim, a prevalência e a gravidade da apneia do sono tendem a aumentar com a idade, especialmente após os 50 anos, devido a alterações no tônus muscular das vias aéreas, mudanças na composição corporal e maior prevalência de comorbidades. Em mulheres, a menopausa representa um ponto de inflexão importante, com equiparação das taxas em relação aos homens após esse período.Leia também
- Distúrbios do equilíbrio e vertigens: o que você precisa saber
- Labirintite: como saber se é isso e o que fazer agora
- Respiração pela boca: problemas e soluções
- Nariz entupido ao deitar: causas e tratamentos
- Zumbido no ouvido: guia com dicas para alívio
Referências bibliográficas
- Yeghiazarians Y, Jneid H, Tietjens JR, et al. Obstructive Sleep Apnea and Cardiovascular Disease: A Scientific Statement From the American Heart Association. Circulation. 2021;144(3):e56-e67. doi: 10.1161/CIR.0000000000000988. PMID: 34148375.
- Chang JL, Goldberg AN, Alt JA, et al. International Consensus Statement on Obstructive Sleep Apnea. Int Forum Allergy Rhinol. 2023;13(7):1061-1482. doi: 10.1002/alr.23079. PMID: 36068685.
- Epstein LJ, Kristo D, Strollo PJ Jr, et al. Clinical guideline for the evaluation, management and long-term care of obstructive sleep apnea in adults. J Clin Sleep Med. 2009;5(3):263-276. PMID: 19960649.
- Peppard PE, Young T, Barnet JH, Palta M, Hagen EW, Hla KM. Increased prevalence of sleep-disordered breathing in adults. Am J Epidemiol. 2013;177(9):1006-1014. doi: 10.1093/aje/kws342. PMID: 23589584.
- Bittencourt LR, Santos-Silva R, Taddei JA, et al. Sleep complaints in the adult Brazilian population: a national survey based on screening questions. J Sleep Res. 2009;18(2):176-184. doi: 10.1111/j.1365-2869.2008.00alsoa. PMID: 19302506.
- Marcus CL, Brooks LJ, Draper KA, et al. Diagnosis and management of childhood obstructive sleep apnea syndrome. Pediatrics. 2012;130(3):e714-e755. doi: 10.1542/peds.2012-1672. PMID: 22926176.
- Giles TL, Lasserson TJ, Smith BJ, White J, Wright J, Cates CJ. Continuous positive airways pressure for obstructive sleep apnoea in adults. Cochrane Database Syst Rev. 2006;(3):CD001106. doi: 10.1002/14651858.CD001106. PMID: 16855960.
- Camacho M, Certal V, Abdullatif J, et al. Myofunctional therapy to treat obstructive sleep apnea: a systematic review and meta-analysis. Sleep. 2015;38(5):669-675. doi: 10.5665/sleep.4652. PMID: 25348130.




