Amigdalite e faringite: diferenças e tratamento na visão do Otorrino
Por Dr. Fausto Nakandakari — CRM 129706 SP | RQE 37660
Dor de garganta é uma das queixas mais frequentes que recebo no consultório. E uma das dúvidas que mais acompanham essa queixa é justamente esta: afinal, é amigdalite ou faringite? São a mesma doença? Precisam do mesmo tratamento? A resposta curta: não são a mesma coisa, embora compartilhem território anatômico e, em muitos casos, agentes causadores semelhantes.
Ao longo da minha prática clínica, percebo que essa confusão não é trivial — ela influencia diretamente a decisão de procurar ou não atendimento, de tomar ou não antibiótico, de considerar ou não uma cirurgia. Neste artigo, exponho as diferenças reais entre as duas condições com a profundidade que o tema merece, porque entender o diagnóstico correto é o primeiro passo para o tratamento adequado.
O que é faringite e o que é amigdalite
Faringite é a inflamação da mucosa da faringe — o tubo muscular que conecta a cavidade nasal e a boca ao esôfago e à laringe. Amigdalite é a inflamação especificamente das amígdalas palatinas, duas estruturas de tecido linfoide posicionadas lateralmente na orofaringe. Embora próximas anatomicamente, a distinção importa porque o padrão de inflamação, o quadro clínico predominante e as implicações terapêuticas podem diferir.
Na prática, há sobreposição significativa. Quando a faringe inteira está acometida, incluindo as amígdalas, utilizamos o termo faringoamigdalite — e essa é, na verdade, a apresentação mais comum dos quadros agudos de dor de garganta. Mas existem situações em que a inflamação se concentra predominantemente em um dos dois sítios, e nesses casos a diferenciação clínica tem valor real para orientar a conduta.
As amígdalas palatinas são parte do anel linfático de Waldeyer, um sistema de defesa imunológica posicionado estrategicamente na entrada das vias aerodigestivas. Elas funcionam como sentinelas — entram em contato com patógenos inalados e ingeridos, desencadeando respostas imunológicas locais. Quando essa resposta é exagerada ou o patógeno é particularmente agressivo, instala-se o quadro inflamatório que reconhecemos como amigdalite.
Causas: o que provoca cada condição
A maioria absoluta dos episódios de faringite e amigdalite tem etiologia viral. Rinovírus, adenovírus, vírus influenza, parainfluenza, vírus Epstein-Barr e enterovírus são agentes frequentes. Nesses casos, o quadro tende a ser autolimitado, com resolução espontânea em cinco a sete dias sem necessidade de antibiótico.
O agente bacteriano de maior relevância clínica é o Streptococcus pyogenes — o estreptococo beta-hemolítico do grupo A (EBHGA). Ele responde por cerca de 15 a 30% dos quadros de faringoamigdalite em crianças e 5 a 15% em adultos, conforme dados compilados pela Infectious Diseases Society of America. Identificar esse agente é central porque a infecção estreptocócica não tratada pode desencadear complicações graves, como febre reumática — uma preocupação particularmente relevante no contexto epidemiológico brasileiro.
Outras bactérias, como Fusobacterium necrophorum (mais prevalente em adolescentes e adultos jovens), Mycoplasma pneumoniae e Arcanobacterium haemolyticum, respondem por uma parcela menor dos casos. Identificá-las depende de alta suspeição clínica e, quando necessário, de culturas específicas.
Toda dor de garganta precisa de antibiótico?
Não — e esse é um ponto que faço questão de esclarecer a cada paciente que atendo com essa queixa. A prescrição de antibiótico só se justifica quando há evidência de infecção bacteriana, especialmente estreptocócica. A diretriz da IDSA de 2012 é categórica nesse aspecto: o tratamento empírico com antibiótico para dor de garganta sem confirmação microbiológica contribui para resistência antimicrobiana sem benefício clínico demonstrado nos casos virais.
Na minha experiência, há uma pressão cultural significativa — o paciente chega ao consultório esperando sair com receita de antibiótico. Parte do meu trabalho é explicar que, em muitos casos, o tratamento adequado é sintomático: analgésicos, hidratação e repouso. O antibiótico entra quando há indicação precisa, não como resposta automática à dor de garganta.
Sintomas que diferenciam amigdalite e faringite
Na amigdalite, o quadro clínico se concentra nas amígdalas: edema bilateral visível, hiperemia intensa da superfície amigdaliana e, nos casos bacterianos, exsudato purulento branco-amarelado sobre as criptas. A dor costuma ser mais localizada, com irradiação para os ouvidos em alguns pacientes. Febre acima de 38,5 °C, linfonodos cervicais anteriores palpáveis e dolorosos, e odinofagia importante — dor ao engolir que pode dificultar a alimentação — completam o quadro típico.
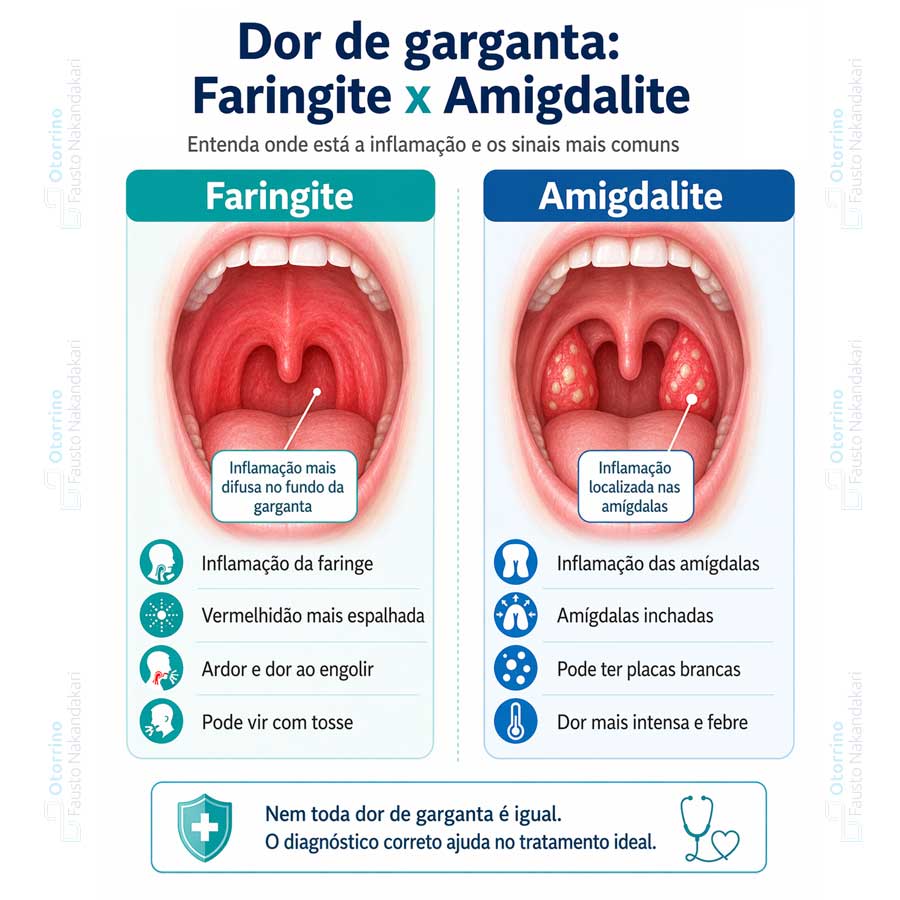
A faringite, por sua vez, apresenta um padrão mais difuso. A mucosa faríngea posterior aparece hiperemiada e edemaciada, mas as amígdalas podem estar normais ou com envolvimento discreto. Predominam ardência, ressecamento, sensação de garganta arranhando. A tosse seca é mais frequente na faringite viral do que na amigdalite bacteriana. Rouquidão pode acompanhar o quadro quando há extensão do processo inflamatório para a laringe — uma situação que costumo investigar com mais cuidado, pela minha atuação em voz.
Um detalhe clínico que observo com frequência: quando o paciente relata obstrução nasal, coriza e espirros associados à dor de garganta, a probabilidade de etiologia viral sobe consideravelmente. O estreptococo do grupo A raramente produz sintomas nasais, e essa é uma pista clínica simples mas útil no raciocínio diagnóstico.
Como saber se a amigdalite é bacteriana ou viral?
Distinguir clinicamente uma amigdalite viral de uma bacteriana é menos direto do que parece. Existem critérios clínicos que auxiliam essa avaliação — os critérios de Centor, modificados por McIsaac — mas nenhum sistema de pontuação substitui integralmente a confirmação laboratorial. O que esses critérios fazem é estratificar a probabilidade de infecção estreptocócica e orientar a decisão de solicitar ou não exames complementares.
Os critérios de Centor modificados avaliam cinco parâmetros: presença de exsudato amigdaliano, linfonodos cervicais anteriores dolorosos, febre (acima de 38 °C), ausência de tosse e faixa etária do paciente. Cada item positivo soma um ponto. Pontuações mais altas indicam maior probabilidade de infecção estreptocócica — mas mesmo com pontuação máxima, a taxa de confirmação laboratorial não ultrapassa 50 a 60 %. Ou seja: tratar com antibiótico baseado apenas na impressão clínica inevitavelmente resulta em tratamento desnecessário em uma parcela expressiva dos casos.
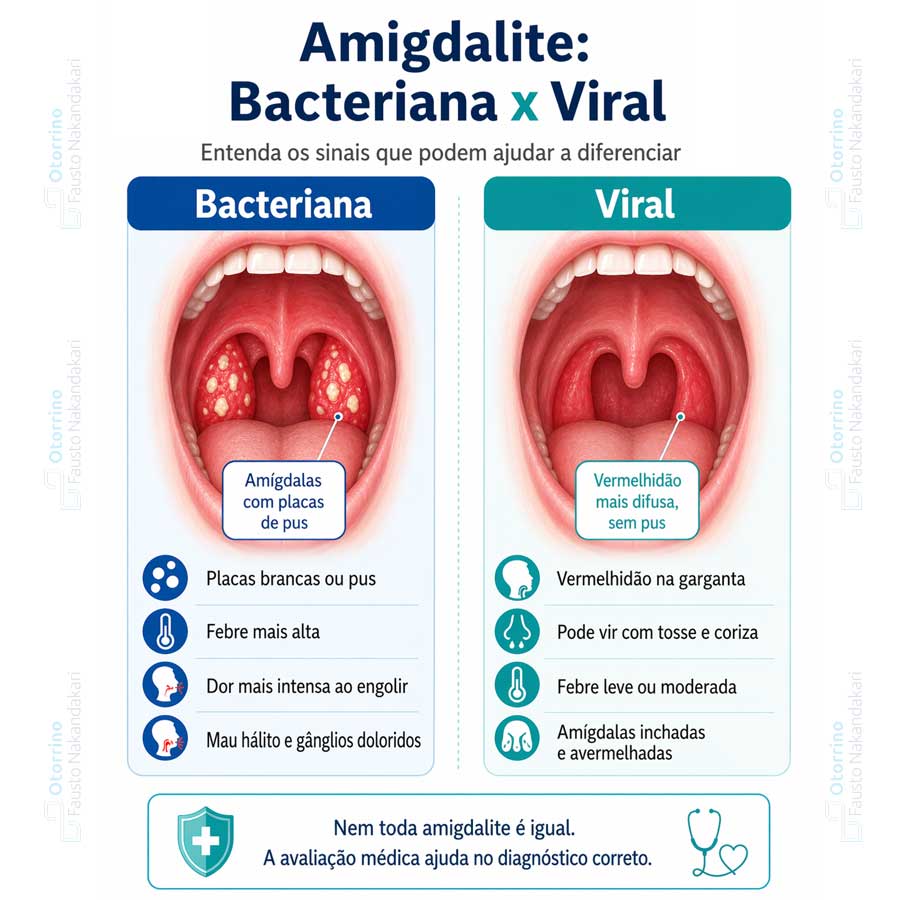
No consultório, costumo orientar o seguinte: quando a suspeita clínica é intermediária ou alta, o teste rápido para detecção do antígeno estreptocócico oferece resultado em minutos e tem especificidade superior a 95 %. Um resultado positivo autoriza o início do antibiótico. Um resultado negativo, em pacientes com alta suspeita, pode ser complementado pela cultura de orofaringe, que permanece como padrão-ouro diagnóstico.
Diagnóstico: o que o otorrinolaringologista avalia
O exame clínico da orofaringe é o ponto de partida. Avalio as amígdalas quanto ao grau de hipertrofia, presença de exsudato e características da mucosa. Palpo a cadeia cervical bilateralmente em busca de linfonodomegalia. Quando há suspeita de complicação — como abscesso periamigdaliano — a assimetria do palato mole, o trismo e a disfagia intensa são sinais de alerta que levam a conduta mais agressiva e, em alguns casos, à necessidade de drenagem.
A nasofibrolaringoscopia não é rotineira nos quadros simples de faringite ou amigdalite, mas se torna útil quando a dor persiste além do esperado, quando há rouquidão associada ou quando preciso excluir diagnósticos diferenciais como lesões laríngeas, refluxo faringolaríngeo ou processos expansivos da hipofaringe. É um exame que realizo no próprio consultório, com fibra flexível, e que agrega informação relevante em poucos minutos.
A investigação laboratorial complementa o quadro. Além do teste rápido para estreptococo e da cultura de orofaringe, solicito hemograma quando há suspeita de mononucleose infecciosa — uma causa frequente de amigdalite em adolescentes e adultos jovens, provocada pelo vírus Epstein-Barr, que exige abordagem distinta e em que o uso de amoxicilina está contraindicado pelo risco de exantema.
Tratamento da faringite e da amigdalite
O tratamento varia conforme a etiologia. Para faringites e amigdalites virais, a conduta é essencialmente de suporte: analgésicos e antitérmicos (paracetamol ou anti-inflamatórios não esteroidais), hidratação abundante, repouso relativo e alimentação pastosa nos primeiros dias quando a dor ao engolir é significativa. A resolução costuma ocorrer em cinco a sete dias.
Quando se confirma a etiologia estreptocócica, o antibiótico é indispensável. A penicilina — seja na forma oral (penicilina V por 10 dias) ou intramuscular (penicilina G benzatina em dose única) — permanece como primeira escolha, conforme a diretriz IDSA. A amoxicilina oral por 10 dias é uma alternativa igualmente eficaz e, na prática, frequentemente preferida pela palatabilidade superior. Para pacientes alérgicos à penicilina, cefalosporinas de primeira geração, clindamicina ou macrolídeos são opções documentadas.
Costumo explicar aos pacientes que o objetivo do antibiótico vai além do alívio sintomático — que, aliás, costuma ocorrer em 24 a 48 horas. O tratamento completo (10 dias na maioria dos esquemas) visa erradicar o estreptococo da orofaringe e, fundamentalmente, prevenir a febre reumática. Interromper o antibiótico quando os sintomas melhoram é um dos erros mais comuns que encontro na prática clínica.
Amigdalite pode virar algo mais grave?
Sim, e é uma preocupação que levo a sério na orientação de cada paciente. As complicações podem ser supurativas ou não supurativas. Entre as supurativas, o abscesso periamigdaliano é a mais frequente: uma coleção purulenta que se forma entre a cápsula da amígdala e a musculatura faríngea. Causa dor intensa, trismo, sialorreia e abaulamento unilateral do palato — um quadro que exige drenagem cirúrgica e antibioticoterapia parenteral, frequentemente em regime hospitalar.
As complicações não supurativas incluem a febre reumática — uma resposta autoimune que pode acometer articulações, pele, sistema nervoso central e, criticamente, o coração — e a glomerulonefrite pós-estreptocócica. A febre reumática é rara em países desenvolvidos, mas permanece relevante no Brasil. Esse é um dos motivos pelos quais insisto na confirmação diagnóstica e no tratamento antibiótico completo quando há infecção pelo estreptococo do grupo A.
Quando a amigdalectomia é indicada?
A cirurgia de remoção das amígdalas — a amigdalectomia — não é indicada para todo paciente que tem amigdalite. Existe uma criteriologia bem definida, conhecida como critérios de Paradise, adotada pela diretriz da AAO-HNS e referendada pela revisão sistemática de Guntinas-Lichius e colaboradores publicada em 2023. Os critérios estabelecem: 7 ou mais episódios documentados em um ano, ou 5 episódios por ano em dois anos consecutivos, ou 3 episódios por ano em três anos consecutivos.
Cada episódio deve ser clinicamente documentado — febre acima de 38 °C, exsudato amigdaliano, linfonodomegalia cervical ou cultura positiva para EBHGA. Não basta o relato retrospectivo de que “teve muitas amigdalites”; é preciso registro clínico consistente.
Além da amigdalite de repetição, a hipertrofia amigdaliana com obstrução significativa das vias aéreas superiores constitui indicação cirúrgica, especialmente quando há apneia obstrutiva do sono confirmada por polissonografia. Em crianças, essa é uma indicação frequente e bem estabelecida na literatura.
Nos adultos, a revisão sistemática de 2023 no Frontiers in Surgery demonstrou que a amigdalectomia é clinicamente eficaz e reduz significativamente os dias de dor de garganta — com diminuição de aproximadamente 53 % ao longo de dois anos em comparação com o tratamento conservador. Mas insisto: a indicação cirúrgica deve ser individualizada. Nem toda amigdalite de repetição se beneficia da cirurgia, e essa avaliação exige análise cuidadosa pelo otorrinolaringologista.
Criança com amigdalite de repetição: quando considerar cirurgia?
Os mesmos critérios de Paradise se aplicam à população pediátrica — e, na prática, é nessa faixa etária que a amigdalectomia é mais frequentemente indicada. A diretriz da AAO-HNS de 2019 detalha que, para crianças, a indicação cirúrgica por infecção recorrente exige documentação clínica rigorosa dos episódios, incluindo pelo menos um dos seguintes em cada ocorrência: febre acima de 38,3 °C, linfonodomegalia cervical, exsudato amigdaliano ou teste positivo para EBHGA.
Além da frequência dos episódios, considero sistematicamente o impacto na qualidade de vida da criança. Faltas escolares recorrentes, uso repetido de antibióticos ao longo do ano, comprometimento do crescimento ou do sono — especialmente quando há hipertrofia adenoamigdaliana associada — são fatores que pesam na decisão. Em crianças com faringites virais de repetição, sem critérios de Paradise, a cirurgia não é indicada, e a orientação segue o manejo conservador.
Cada caso tem suas particularidades. A decisão de operar nunca é protocolar — ela exige avaliação do conjunto: história clínica detalhada, exame físico completo, expectativas da família e, quando pertinente, exames complementares como a polissonografia para avaliar a repercussão obstrutiva.
Faringite pode se tornar crônica?
A faringite crônica existe e é mais comum do que muitos pacientes supõem. Diferentemente do quadro agudo — que tem início definido, causa identificável e resolução espontânea — a faringite crônica se instala de forma insidiosa: irritação persistente na garganta, pigarro constante, sensação de muco preso ou de corpo estranho que não melhora com anti-inflamatórios convencionais.
As causas mais frequentes que identifico no consultório são o refluxo faringolaríngeo (uma variante do refluxo gastroesofágico que atinge a faringe e a laringe sem necessariamente causar azia), o tabagismo, a respiração oral crônica, a exposição prolongada a ambientes com ar condicionado ou com poluentes, e o uso excessivo da voz sem técnica adequada. Em profissionais da voz — cantores, professores, atendentes — a faringite crônica muitas vezes coexiste com quadros laríngeos que preciso investigar em conjunto.
O tratamento da faringite crônica foca na remoção ou no controle do fator causal. Não há antibiótico que resolva um quadro mantido por refluxo ou por irritação ambiental contínua. Por isso, a investigação etiológica é mais importante que o tratamento sintomático — e o exame endoscópico da faringe e da laringe costuma ser parte essencial dessa avaliação.
Prevenção: o que reduz o risco de novos episódios
A prevenção dos quadros agudos de faringite e amigdalite passa por medidas que, embora simples, têm impacto documentado. Higiene frequente das mãos — especialmente em ambientes escolares e de trabalho compartilhado — reduz a transmissão dos patógenos mais comuns. Evitar o compartilhamento de copos, talheres e toalhas durante períodos de maior circulação viral é uma medida básica mas efetiva.
Para pacientes com amigdalite de repetição que ainda não preenchem critérios cirúrgicos, costumo recomendar atenção redobrada à hidratação das mucosas, ao controle de quadros alérgicos nasais concomitantes — a rinite alérgica não tratada favorece a respiração oral e, por consequência, a agressão da mucosa faríngea — e à vacinação contra influenza, que elimina um agente viral frequente de faringoamigdalite.
Ressalto também que a saúde geral influencia diretamente a recorrência dos quadros. Sono adequado, alimentação equilibrada e manejo do estresse não são orientações genéricas — há evidência de que estados de imunossupressão relativa, mesmo leve, favorecem infecções de repetição das vias aéreas superiores.
O conteúdo deste artigo tem finalidade educativa e não substitui a avaliação médica presencial. Se você apresenta dor de garganta recorrente ou tem dúvidas sobre amigdalite e faringite, agende uma consulta para avaliação individualizada.
Dr. Fausto Nakandakari — CRM 129706 SP | RQE 37660
Médico otorrinolaringologista com atuação em Perdizes, São Paulo. Atendimento clínico e cirúrgico em otorrinolaringologia geral, com especial interesse em voz e laringe. Consulta particular.
Fontes:
- Mitchell RB, Archer SM, Ishman SL, et al. Clinical Practice Guideline: Tonsillectomy in Children (Update) — Executive Summary. Otolaryngol Head Neck Surg. 2019;160(2):187-205. PubMed 30921525
- Guntinas-Lichius O, Geißler K, Mäkitie AA, et al. Treatment of recurrent acute tonsillitis — a systematic review and clinical practice recommendations. Front Surg. 2023;10:1221932. PubMed 37881239
- Shulman ST, Bisno AL, Clegg HW, et al. Clinical practice guideline for the diagnosis and management of group A streptococcal pharyngitis: 2012 update by the IDSA. Clin Infect Dis. 2012;55(10):e86-e102. PubMed 23091044
- Balbani APS, Montovani JC, Carvalho LR. Pharyngotonsillitis in children: view from a sample of pediatricians and otorhinolaryngologists. Braz J Otorhinolaryngol. 2009;75(1):139-146. PubMed 19488574




